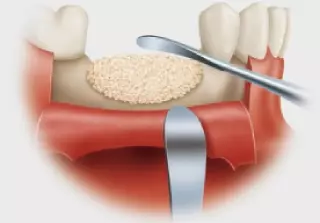
Остеопластика – это реконструктивно-восстановительная операция, позволяющая нарастить объем альвеолярного гребня, остановить атрофию кости, заполнить имеющиеся дефекты ткани. Нередко костнопластические операции проводят перед имплантацией, чтобы обеспечить объем кости, необходимый для нормального приживления титанового имплантата. Существует два варианта проведения костной пластики – как самостоятельная операция и одновременно с имплантацией. Выбор зависит от клинической картины и выбранного протокола имплантации.
Особенности костнопластических материалов в стоматологии
В стоматологической практике применяют различные остеопластические материалы. Они могут отличаться по виду, происхождению, но должны обладать определенными характеристиками:
- Безопасность. Вживление остеопластического материала не должно нести рисков для здоровья пациента.
- Хорошая приживаемость. Для наращивания кости применяют не только донорскую кость, но и синтетические материалы. Важно, чтобы они хорошо приживались, имели минимальный риск отторжения.
- Пористость. Благодаря пористой структуре остеопластических материалов, собственная кость может прорастать через него.
- Биосовместимость. Искусственные материалы должны быть совместимы с тканями организма.
- Высокая адгезия. Благодаря высокой адгезии костнопластический материал полностью заполняет дефект. Также эта характеристика обеспечивает плотное прилегание и хорошую приживаемость имплантата.
- Остеогенность. После вживления костнопластический материал должен инициировать рост собственных жизнеспособных остеогенных клеток.
- Остеоиндукция. Это способность вживляемого материала воздействовать на мезенхимальные стволовые клетки. В результате такого стимулирующего воздействия начинает расти собственная ткань.
- Остеокондукция. После вживления костный имплант формирует матрикс – пассивный каркас, который способствует наращиванию новой ткани. Со временем имплантированный граф, обладающий остеокондуктивными свойствами, резорбируется. Например, хорошими показателями остеокондукции обладает собственная губчатая кость пациента.
Классификация костнопластических материалов
В современной стоматологии применяют большое количество разнообразных остеопластических материалов. Они отличаются по своему происхождению и свойствам. По происхождению выделяют четыре основных группы материалов:
- Аутогенные. В качестве материала для подсадки применяют собственную кость пациента.
- Аллогенные. Донором костной ткани выступает другой человек.
- Ксеногенные. Кость для подсадки берут у животного.
- Синтетические. Искусственные материалы на основе кальциевых солей.
Свои особенности имеет каждая группа материалов. Поэтому при выборе хирург опирается на клиническую картину.
Аутогенные
Аутотрансплантанты в стоматологии используют часто, так как этот тип материалов обладает лучшими характеристиками. Для пересадки используют небольшие фрагменты собственной кости пациента. В зависимости от того, откуда трансплантолог делает забор костной ткани, она может быть хрящевого или эктомезенхимального происхождения.
Лучший вариант для подсадки – губчатая кость. Она обладает остеогенными, остеоиндуктивными и остеокондуктивными характеристиками, отлично приживается. Применение собственной кости для подсадки имеет свои ограничения:
- Дополнительное вмешательство по забору костного материала. Это приводит к необходимости делать еще один надрез, увеличивает болезненность;
- Дефицит кости в месте забора. В донорском месте образуется дефицит костной ткани. Со временем он восстанавливается, но врач должен внимательно выбирать место для забора ткани. Количество донорских мест и объем костной ткани, которую можно пересадить с минимальным риском для здоровья пациента ограничены;
- Риск осложнений. Забор собственной ткани усложняет остеопластическую операцию. Риск развития осложнений при выборе этого метода может достигать 20%.
Основное преимущество аутокости – отсутствие иммуногенности. Так как у подсаживаемого материала нет иммунной несовместимости с тканями человека, риска отторжения аутотрансплантанта практически нет. Заживление проходит быстро, без выраженной боли. Через несколько месяцев в месте вживления трансплантата начинает расти молодая костная ткань.
Недостатки применения аутокости привели к применению других донорских материалов для подсадки.
Аллогенные
Аллогенные материалы – это кортикальная и губчатая костная ткань. После забора донорского материала его обрабатывают. Таким образом он становится пригодным к трансплантации.
В качестве аллоимплантатов применяют:
- Свежую или свежезамороженную кость, обработанную для хранения. Основной недостаток обработанной ткани – риск возникновения токсических реакций на применяемые средства;
- Лиофилизированную кость – минерализованная ткань, полностью лишенная живых клеток. Такой материал обладает хорошей остеокондукцией;
- Деминерализованные костные аллотрансплантаты, изготовленные методом полной, частичной или поверхностной декальцинации. Такой материал обладает хорошими остеокондуктивными и остеоиндуктивными свойствами;
- Биокомпозитные материалы, которые включают в себя компоненты кости и биоактивные субстанции.
Применение аллотрансплантатов позволяет быстро нарастить объем костной ткани без дополнительного травмирования пациента. После трансплантации достаточно быстро начинается рост собственной молодой кости.
Ксеногенные
Ксенокость получают из костей млекопитающих. Такие трансплантаты отличаются хорошими остеокондуктивными свойствами. Для того чтобы ксенокость можно было использовать для подсадки человеку, ее обрабатывают. Благодаря этому получается в значительной степени риск развития иммунного или аллергического ответа организма на подсадку чужеродного материала.
В зависимости от способа обработки выделяют несколько видов ксеноматериалов:
- С низкотемпературной обработкой;
- С высокотемпературной обработкой;
- С обработкой с использованием энзимных технологий.
Деантигенизация – обязательный этап обработки. С ее помощью из кости удаляют иммуногенные компоненты. При этом биологические и биохимические свойства материала остаются неизменными.
Синтетические
Синтетические остеопластические материалы делают на основе фосфатов кальция – гидроксиапатита, трикальцийфосфата, карбонат-замещенного ГА. Они отличаются высокой функцией клеток, участвующих в ремоделировании кости. Их применение позволяет минимизировать риски, связанные с использованием ауто- и аллотрансплантатов.
Синтетические материалы обладают необходимой биологической активностью. Они проявляют остеокондуктивные и остеоиндуктивные свойства. Остеокондуктивные материалы образуют пассивный матрикс, который со временем резорбирует, полностью замещаясь новой костной тканью. Для придания необходимых свойств в материал вводят дополнительные компоненты: коллаген, факторы роста, антибактериальные и кортикостероидные препараты.
Методы остеопластики
Чтобы имплантат мог стабилизироваться, необходимы адекватная ширина и высота костной ткани. После того, как зуб утрачивается, на кость нет необходимого физиологического давления. Начинаются атрофические процессы. Чем меньше объем альвеолярного отростка, тем сложнее провести успешную имплантацию, так как при установке внутрикостного имплантата есть риск перфорировать дно верхнечелюстной пазухи.
Костная пластика позволяет нарастить необходимый объем кости и успешно вживить имплант. На практике чаще всего применяют следующие методы костной пластики:
- Расщепление альвеолярного отростка. Гребень отростка расщепляют фрезой, устанавливают импланты. Пространство вокруг них заполняют костнозаместительным материалом. После остеоинтеграции устанавливают абатменты и делают протезирование. При этом методе чаще применяют синтетические остеопластические материалы;
- Подсадка аутогенного костного блока. Забор кости делают в области подбородка или с альвеолярных бугров «восьмерок». После этого костный блок вживляют в дефектную зону. Метод подходит при значительной атрофии кости. Имплантацию делают после полного приживления трансплантата;
- Направленная костная регенерация. Проводят одновременно с имплантацией. Для подсадки используют аллогенный или ксеногенный материал. Метод подходит при незначительной убыли собственной кости;
- Синус-лифтинг. Субантральную аугментацию применяют для наращивания объема костной ткани на верхней челюсти в области гайморовых пазух. Выполняют открытым или закрытым методами. На выбор влияют высота альвеолярного отростка и вид имплантов. Открытый синус-лифтинг показан при значительной убыли кости, закрытый можно применять, когда высота альвеолярного отростка составляет 4-6 мм. В большинстве случаев возможно проведение костной пластики одновременно с имплантацией, но если высота кости менее 2 мм, синус-лифтинг выполняют как самостоятельную операцию. Имплант устанавливают только после полного приживления трансплантата. Для синус-лифтинга хорошо подходит аутогенный костнопластический материал. В некоторых случаях целесообразно применение комбинации различных трансплантатов.
Хирург выбирает подходящий метод остеопластики на основе клинической картины и результатов исследования. Также индивидуально он выбирает и костнопластический материал, с которым будет работать.